
Fitoterapia en el Edema: Un Modelo Multimecanístico
16 de julio de 2025
Nutracéuticos para Prevenir las Migrañas: Lo que dice la Ciencia más Reciente
23 de julio de 2025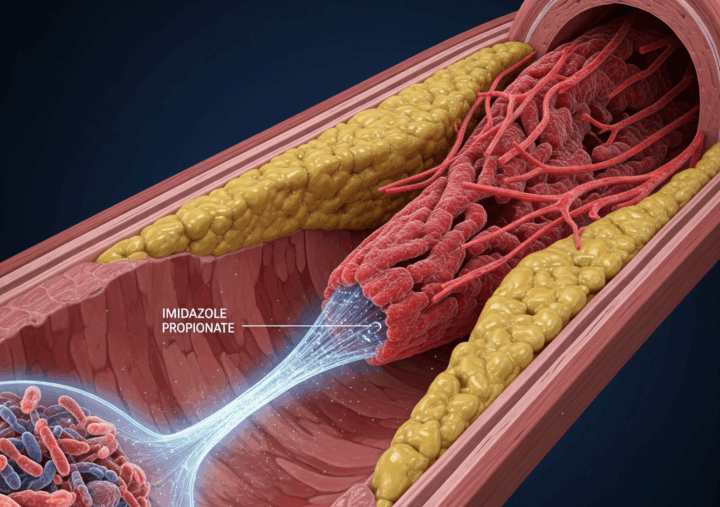
Documento de posicionamiento y análisis. Basado en el artículo de Nature: “El propionato de imidazol es un impulsor y diana terapéutica en la aterosclerosis”
RESUMEN Y HALLAZGO PRINCIPAL
El estudio publicado en Nature identifica al Propionato de Imidazol (ImP), un metabolito producido exclusivamente por la microbiota intestinal a partir del aminoácido histidina, como un factor causal directo y un biomarcador de la aterosclerosis. La investigación demuestra que el ImP no solo se encuentra en niveles elevados en individuos con aterosclerosis activa (incluso subclínica), sino que su administración es suficiente para inducir la enfermedad en modelos animales, independientemente de los niveles de colesterol. El hallazgo clave es el mecanismo de acción: el ImP promueve la inflamación y la aterosclerosis al activar el receptor de imidazolina tipo 1 (I1R) en células inmunes. Este descubrimiento posiciona al ImP como una diana terapéutica y un biomarcador de diagnóstico precoz. Además, refuerza la relación entre microbiota intestinal, dieta y enfermedad cardiovascular; abriendo nuevas vías de intervenciones desde la nutrición clínica, incluso antes de que el ImP pueda medirse de forma rutinaria en consulta.
CARACTERÍSTICAS DEL BIOMARCADOR IMP
-
Origen y Fisiopatología:
- El ImP es un metabolito que se origina en el intestino cuando ciertas bacterias metabolizan la histidina. Su producción depende de enzimas bacterianas como la urocanato reductasa (UrdA).
- Una vez en el torrente sanguíneo, el ImP actúa como una molécula de señalización proinflamatoria. El estudio identifica que su efecto patológico se media a través de la activación del receptor de imidazolina 1 (I1R) en células mieloides (un tipo de célula inmunitaria).
- Esta activación del eje ImP-I1R desencadena una cascada inflamatoria sistémica y local, promoviendo el reclutamiento de macrófagos y células B en la pared arterial y acelerando la formación de la placa de ateroma. Notablemente, el ImP puede causar aterosclerosis incluso con una dieta normal y sin alterar el perfil lipídico (colesterol, triglicéridos).
- En estudios experimentales, la administración de ImP ha inducido lesiones ateroscleróticas en modelos animales, lo que sugiere que no solo es un biomarcador, sino un auténtico agente patogénico. Su detección en sangre ofrece una herramienta de estratificación de riesgo más sensible que los biomarcadores tradicionales como el LDL o la PCR ultrasensible.
-
Ventajas Diagnósticas (Evidencia en Humanos):
- El estudio analizó dos grandes cohortes de pacientes humanos (PESA e IGT), encontrando una asociación robusta y consistente entre niveles elevados de ImP en plasma y la presencia de aterosclerosis subclínica.
- Esto sugiere que el ImP es un biomarcador temprano, capaz de identificar a individuos con enfermedad activa que podrían pasar desapercibidos con los factores de riesgo clásicos. Su medición podría explicar por qué algunas personas desarrollan enfermedades cardíacas a pesar de tener niveles de colesterol controlados.
Por lo tanto, tenemos:
-
- Detección temprana: identifica aterosclerosis activa en individuos asintomáticos.
- Accesibilidad: requiere únicamente una muestra sanguínea, sin necesidad de técnicas de imagen costosas.
- Especificidad: producido exclusivamente por bacterias intestinales, no por el metabolismo humano.
- Valor predictivo: los niveles se correlacionan con la extensión y actividad de las lesiones ateroscleróticas.
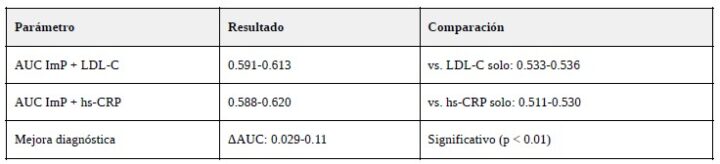
- Valor aditivo: mejora la capacidad diagnóstica cuando se combina con biomarcadores tradicionales (LDL-C, hs-CRP).
METODOLOGÍA DE DETECCIÓN
Para la cuantificación precisa de los niveles de ImP tanto en las cohortes humanas como en los modelos animales, el estudio utilizó técnicas avanzadas de metabolómica no dirigida. Concretamente, se empleó cromatografía líquida acoplada a espectrometría de masas (LC-MS), que permite identificar y cuantificar con alta sensibilidad y especificidad cientos de metabolitos en una muestra de sangre. Fue a través de este cribado masivo que el ImP emergió como uno de los metabolitos más fuertemente asociados con la presencia y extensión de la aterosclerosis.
Especificaciones técnicas:
-
- Preparación de muestra: Extracción de proteínas mediante disolventes fríos (metanol:etanol), seguido de centrifugado, liofilización y resuspensión.
- Sistema analítico: UHPLC 1290 Infinity series acoplado a espectrómetro de masas triple cuadrupolo 6460 (Agilent) o sistema equivalente.
- Detección específica: Monitoreo de transiciones múltiples (MRM) para ImP: 141>123 y 141>81
- Validación: Curva estándar con concentraciones conocidas y control por estándares internos marcados isotópicamente.
Parámetros de rendimiento:
APLICABILIDAD CLÍNICA Y ESTRATEGIAS TERAPÉUTICAS
- Diagnóstico y Estratificación de Riesgo: La medición de los niveles de ImP en sangre se propone como una nueva herramienta diagnóstica para la detección precoz de la aterosclerosis. Podría añadirse a los paneles de riesgo cardiovascular para identificar a personas “aparentemente sanas” que ya tienen una enfermedad vascular activa, permitiendo una intervención temprana.
- Diana Terapéutica Directa: El Receptor I1R:
- El hallazgo más significativo con implicaciones terapéuticas es que el ImP necesita el receptor I1R para ejercer su efecto.
- En los experimentos con ratones, el bloqueo farmacológico o genético del receptor I1R inhibió completamente el desarrollo de aterosclerosis inducida tanto por el propio ImP como por una dieta alta en colesterol.
- Esto demuestra que el eje ImP-I1R es una diana terapéutica muy prometedora. Se sugiere que futuros tratamientos podrían combinar fármacos bloqueadores del I1R con las estatinas (fármacos para bajar el colesterol) para lograr un efecto sinérgico y una prevención más eficaz.
- Protocolo de Implementación a Corto Plazo:
- Fase 1: validación clínica extendida (3-6 meses).
- Establecimiento de laboratorios de referencia: Implementar la técnica UHPLC-MS/MS en centros especializados con experiencia en metabolómica clínica.
- Definición de valores de referencia: Establecer rangos normales y puntos de corte específicos para población española.
- Validación de coste-efectividad: Comparar el coste del análisis frente a técnicas de imagen tradicionales.
- Fase 2: integración en práctica clínica (6-12 meses).
- Desarrollo de algoritmos diagnósticos: Integrar ImP con biomarcadores tradicionales en calculadoras de riesgo.
- Formación del personal sanitario: Capacitación en interpretación de resultados y toma de decisiones clínicas.
- Establecimiento de circuitos asistenciales: Definir rutas de derivación para pacientes con ImP elevado.
- Fase 1: validación clínica extendida (3-6 meses).
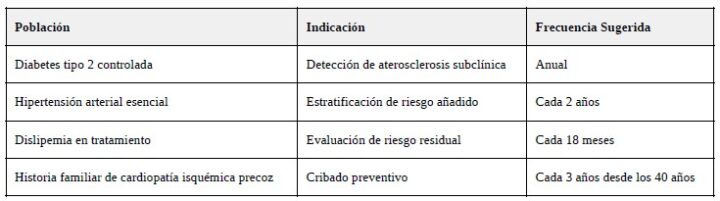
- Poblaciones diana prioritarias
Este abordaje puede ser útil en pacientes con diabetes tipo 2 bien controlada, dislipemia tratada pero con PCR-us elevada, historia familiar de enfermedad cardiovascular precoz o inflamación subclínica sin causa aparente. También puede utilizarse como herramienta de seguimiento en aquellos casos en los que se han implementado intervenciones sobre la microbiota y se desea evaluar su impacto indirecto.
Aunque aún no podamos incluir el ImP como marcador rutinario en consulta, su fisiopatología está bien documentada y permite justificar intervenciones clínicas concretas, seguras y razonadas.
En un futuro próximo, es previsible que los laboratorios integren su análisis como parte de paneles de riesgo cardiovascular de precisión.
ESTRATEGIAS TERAPÉUTICAS DISPONIBLES
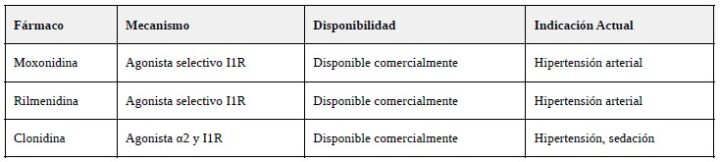
- Bloqueo del Receptor I1R: El descubrimiento del mecanismo de acción del ImP a través del receptor imidazolínico tipo 1 (I1R) abre posibilidades terapéuticas inmediatas utilizando fármacos ya disponibles en la práctica clínica.
- Estrategia Terapéutica Combinada
- Terapia estándar: Estatinas para control de LDL-colesterol.
- Terapia específica anti-ImP: Moxonidina o rilmenidina para bloqueo de I1R.
- Modulación del microbioma: Estrategias dietéticas para reducir producción de ImP.
- Consideraciones de Seguridad: Los fármacos agonistas de I1R (moxonidina, rilmenidina) presentan un perfil de seguridad establecido en el tratamiento de hipertensión arterial, con efectos secundarios generalmente leves y mejor tolerabilidad que agonistas α2 clásicos como clonidina.
MODULACIÓN DEL MICROBIOMA INTESTINAL
Dado que el ImP es producido exclusivamente por bacterias intestinales, otra vía de intervención es modificar la composición o la actividad de la microbiota.
- Antibióticos: En modelos animales, el tratamiento con un cóctel de antibióticos redujo drásticamente los niveles de ImP y, en consecuencia, la aterosclerosis inducida por la dieta.
- Dieta: Se ha observado que los niveles de ImP en sangre son más bajos en personas que siguen dietas ricas en vegetales, frutas, granos integrales y pescado.
Esto sugiere que las intervenciones dietéticas dirigidas a promover una microbiota saludable podrían ser una estrategia efectiva para reducir la producción de ImP y, por tanto, el riesgo cardiovascular.
-
- Reducción de histidina dietética: la histidina es abundante en carnes rojas, vísceras, embutidos, pescado azul grande y quesos curados. En pacientes seleccionados (diabéticos bien controlados, personas con dislipemia residual o antecedentes familiares de enfermedad coronaria), tiene sentido reducir el consumo de estas fuentes y priorizar proteínas de menor contenido en histidina, como huevos, aves sin piel o lácteos frescos.
- Probióticos específicos: Ciertas cepas probióticas pueden desplazar a las bacterias productoras de ImP o modular la respuesta inflamatoria intestinal. Entre las cepas con mayor respaldo para este enfoque se encuentran Lactobacillus plantarum, Bifidobacterium longum, Akkermansia muciniphila (en su forma pasteurizada) y Lactobacillus rhamnosus GG.
- Prebióticos selectivos: fibras que favorezcan microbioma protector. El uso conjunto de prebióticos —como la inulina, los FOS o el almidón resistente— puede potenciar estos efectos, especialmente si se integran en un patrón dietético mediterráneo rico en polifenoles y fibras fermentables.
- Dieta mediterránea (efecto antiaterogénico): rica en frutas, verduras, legumbres, aceite de oliva y pescado blanco, tiene un efecto modulador sobre la microbiota y la inflamación sistémica. En el contexto del ImP, este patrón resulta especialmente beneficioso al reducir la carga de histidina y favorecer un entorno intestinal menos propenso a la producción de este metabolito.
- Monitorización de respuesta: La medición seriada de ImP permitiría evaluar la efectividad de las intervenciones sobre el microbioma, proporcionando un biomarcador objetivo para ajustar estrategias terapéuticas personalizadas.
LIMITACIONES ACTUALES Y ÁREAS DE DESARROLLO
- Limitaciones Técnicas
- Ausencia de valores de corte definidos: Necesidad de establecer puntos de corte específicos para toma de decisiones clínicas.
- Disponibilidad limitada de la técnica: UHPLC-MS/MS requiere laboratorios especializados.
- Coste-efectividad no establecida: Falta análisis económico comparativo con métodos actuales.
- Variabilidad interpersonal: Influencia de factores genéticos y ambientales en niveles basales.
- Necesidades de Investigación
- Estudios de validación prospectivos: Confirmar valor predictivo en cohortes independientes.
- Ensayos clínicos controlados: Evaluar eficacia de estrategias terapéuticas dirigidas a ImP.
- Desarrollo de técnicas simplificadas: Métodos de detección más accesibles para laboratorios convencionales.
- Estudios de intervención dietética: Evaluar eficacia de modificaciones del microbioma.
CONCLUSIONES DEL ESTUDIO
El artículo concluye que el Propionato de Imidazol (ImP) no es un simple correlato, sino un impulsor causal de la aterosclerosis. Se establece un nuevo mecanismo patogénico:
Microbiota Intestinal → Producción de ImP → Activación del receptor I1R en células inmunes → Inflamación sistémica → Aterosclerosis.
Estos hallazgos abren dos vías revolucionarias para la medicina cardiovascular:
- Diagnóstico de Precisión: Utilizar el ImP como biomarcador sanguíneo para identificar la aterosclerosis en sus fases más tempranas y silenciosas.
- Terapia Personalizada: Desarrollar fármacos que bloqueen el receptor I1R como una nueva estrategia para prevenir o tratar la enfermedad, potencialmente en combinación con la modulación dietética del microbioma.
El propionato de imidazol representa un nuevo vínculo clínico entre la dieta, la microbiota y la enfermedad cardiovascular. Su modulación desde la práctica nutricional es ya posible, incluso sin medirlo directamente. Este enfoque permite anticiparse al daño vascular, reforzar el papel de la nutrición en la prevención primaria y actuar con mayor precisión sobre el riesgo residual inflamatorio.
Nota Final Aclaratoria:
Este concepto ilustra el profundo impacto que la salud intestinal tiene sobre el sistema cardiovascular. Se refiere a cómo ciertos metabolitos, producidos por las bacterias del microbioma intestinal (como el ImP), pueden atravesar la barrera intestinal y pasar al torrente sanguíneo. Una vez en circulación, ejercen un efecto sistémico, principalmente provocando inflamación y disfunción en el endotelio, la capa celular que recubre el interior de los vasos sanguíneos. Este daño endotelial es un evento clave en el inicio y la progresión de la aterosclerosis. En esencia, el eje intestino-corazón describe una comunicación directa en la que el estado del ecosistema intestinal puede promover o prevenir enfermedades cardiovasculares.
La información presentada en este artículo tiene un carácter general y está basada en la evidencia científica actual. En ningún caso sustituye la valoración clínica individual ni pretende establecer un protocolo único de intervención. La aplicación de estrategias dietéticas o moduladoras del microbioma debe ser siempre personalizada, teniendo en cuenta el estado de salud, los antecedentes clínicos y las necesidades específicas de cada paciente.
*Desde la SESAP estamos revisando toda la información y buscando la manera de ver la aplicación clínica que podría tener. Requiere un análisis y extrapolarlo a la clínica va a llevar un tiempo, pero estamos en ello.
DIRECTIVA DE LA SOCIEDAD ESPAÑOLA DE SALUD DE PRECISIÓN
Presidente: Dr. Jorge Cubrías. Médico especialista en Enfermedades Cardiometabólicas.
Vicepresidenta: Dra. Yaima González. Médico especialista en Cardiología.
Secretario: Ruymán Rodríguez. DN Dietista-Nutricionista. Especialista en Nutrición Humana y de Precisión.
Tesorera: Dra. Carla Ramírez. Graduada en Medicina.
